Antikoagulanti ali antikoagulanti so velika skupina zdravil, katerih glavna naloga je upočasniti proces strjevanja krvi. To je postopek, ki preprečuje izgubo krvi s poškodbami tkiva in motnjami na posodah. Preverite, katere so indikacije in kontraindikacije za uporabo antikoagulantov in kakšne neželene učinke lahko povzročijo. Spoznajte raznolikost antikoagulantov.
Kazalo
- Antikoagulanti (antikoagulanti): indikacije
- Antikoagulanti (antikoagulanti): kontraindikacije
- Mehanizem (kaskada) koagulacije krvi
- Antikoagulanti (antikoagulanti): vrste
- Antagonisti vitamina K
- Zdravila, ki posredno zavirajo aktivnost trombina
- Oralni neposredni zaviralci faktorja Xa
- Zdravila, ki neposredno zavirajo aktivnost trombina
Antikoagulanti (antikoagulanti), katerih naloga je zaviranje strjevanja krvi, se v glavnem uporabljajo za preprečevanje in zdravljenje trombembolije, zapletov, ki se lahko pojavijo med atrijsko fibrilacijo, pa tudi za zdravljenje prirojenih motenj strjevanja krvi.
Antikoagulanti (antikoagulanti): indikacije
Med glavnimi indikacijami za uporabo zdravil, ki zavirajo strjevanje krvi, so:
- profilaksa venske trombembolije (pljučna embolija, globoka venska tromboza) in njeni zapleti pri hospitaliziranih, dolgotrajno imobiliziranih bolnikih (npr. starejši, nezavestni bolniki v hudi klinični kondiciji, bolniki, oblečeni v mavec), po obsežni operaciji in zaradi raka
- preprečevanje ishemične kapi in tromboze pri bolnikih z atrijsko fibrilacijo, pa tudi med srčnimi operacijami, vključno z implantacijo umetnih srčnih zaklopk
- trombofilijo, ki je prirojena motnja koagulacijskega sistema, za katero je značilna povečana nagnjenost k nastanku krvnih strdkov. Pojavi se pri ljudeh z med drugim podedovanim zvišanjem koncentracije koagulacijskih faktorjev in kofaktorjev, hiperhomocisteinemijo, prirojenim pomanjkanjem antitrombina ter beljakovin C in S (ki so naravni antikoagulanti v človeškem telesu) ter genetsko mutacijo faktorja koagulacije krvi Leiden tipa
- zdravljenje antifosfolipidnega sindroma (znan tudi kot antikardiolipinski sindrom).Antifosfolipidni sindrom je avtoimunska bolezen neznane etiologije, za katero je značilna prisotnost antifosfolipidnih protiteles. Bolezen je pogostejša pri ženskah kot pri moških. Povzroča vaskularno trombozo in porodniške zaplete v obliki ponavljajočih se splavov in težav pri vzdrževanju nosečnosti.
Antikoagulanti (antikoagulanti): kontraindikacije
Zdravila, ki zavirajo strjevanje krvi, je treba jemati pod natančnim zdravniškim nadzorom. Obstajata 2 skupini kontraindikacij, absolutni in relativni, ki ju mora zdravnik upoštevati pred izdajo recepta in začetkom zdravljenja.
Absolutne kontraindikacije
- aktivna klinično pomembna krvavitev
- sveža intrakranialna krvavitev
- spontana ali travmatična subarahnoidna krvavitev
- dedna ali pridobljena hemoragična diateza
- preobčutljivost za zdravilo
Relativne kontraindikacije
- bolezni prebavil, povezane z velikim tveganjem za krvavitve (zlasti peptični ulkusi dvanajstnika in želodca) in simptomi prebavil
- simptomatska portalna hipertenzija
- napredovala odpoved jeter in ledvična odpoved
- slabo nadzorovana hipertenzija (> 200/110 mmHg)
- možganski tumor
- stanje takoj po operaciji možganov, hrbtenjače in organa vida
- disekcija aorte
- do 24 ur po operaciji, biopsiji organa ali arterijski punkciji
- diagnostična ali terapevtska lumbalna punkcija (v 24 urah)
- diabetična retinopatija
- akutni perikarditis
- Od heparina odvisna imunska trombocitopenija (HIT)
- nosečnost (peroralni zaviralci vitamina K so teratogeni!)
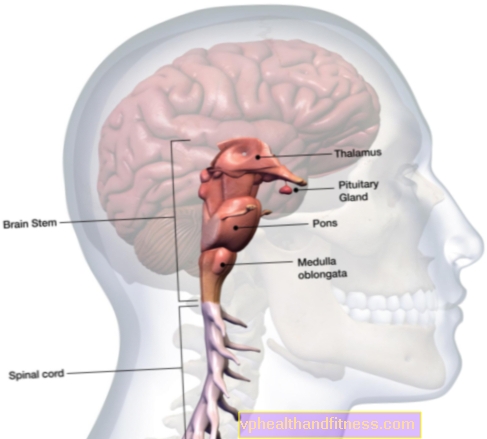
Mehanizem (kaskada) koagulacije krvi
Proces strjevanja krvi se pojavi kot posledica aktivacije trombocitov (pod vplivom stimulacije različnih receptorjev na njihovi površini), plazemskih in žilnih dejavnikov.
Obstajata dva osnovna mehanizma, ki sprožita proces strjevanja krvi: ekstravaskularni in intravaskularni.
S sodelovanjem številnih koagulacijskih faktorjev, ki sodelujejo v vrsti kaskadnih protelitskih reakcij in se iz neaktivne oblike spremenijo v aktivno proteazo (npr. Neaktivni faktor VIII v aktivni faktor VIIIa), se protrombin končno pretvori v trombin (pod vplivom aktivnega faktorja Xa).
Nastali trombin je encim, ki igra ključno vlogo pri strjevanju krvi. Povzroči, da topni fibrinogen ne proizvaja samo topnega fibrina (t.j. fibrina) in tvori strdek, ampak tudi aktivira številne faktorje strjevanja krvi. Delovanje trombina zavira endogeni antikoagulantni antitrombin.
Antikoagulanti (antikoagulanti): vrste
Obstaja veliko načinov za razvrščanje zdravil proti strjevanju krvi. Najpogosteje so razdeljeni glede na način dajanja (peroralni, intravenski in subkutani pripravki), mehanizem delovanja in namen, za katerega se uporabljajo.
Obstajajo 4 glavne skupine zdravil, ki zavirajo strjevanje krvi: antagonisti vitamina K, zdravila, ki posredno zavirajo aktivnost trombina, zdravila, ki neposredno zavirajo aktivnost trombina, in zdravila, ki neposredno zavirajo aktivnost koagulacijskega faktorja Xa.
1. Antagonisti vitamina K
Med zdravili, ki spadajo v skupino antagonistov vitamina K, se razlikujejo acenokumarol in varfarin. Omeniti velja, da je varfarin eden najpogosteje uporabljanih antikoagulantov pri bolnikih po vsem svetu.
- antagonisti vitamina K - mehanizem delovanja
Vitamin K je bistvenega pomena za sintezo faktorjev strjevanja krvi v jetrih. Pri uporabi antagonistov vitamina K nastali faktorji koagulacije krvi (faktor II, VII, IX, X ter beljakovine C in S) nimajo polne vrednosti in ne aktivirajo procesa strjevanja krvi.
- antagonisti vitamina K - pot uporabe
Tako acenokumarol kot varfarin sta zdravili za oralno uporabo.
- Antagonisti vitamina K - glavne razlike med acenokumarolom in varfarinom
Osnovne razlike med acenokumarolom in varfarinom vključujejo čas, po katerem zdravila dosežejo največjo koncentracijo v krvi (acenokumarol 2-3 ure, varfarin 1,5 ure) in njihov biološki razpolovni čas (acenokumarol 8-10 ur, varfarin 36-42 ur).
- antagonisti vitamina K - indikacije za uporabo
Antagonisti vitamina K so osnovna zdravila, ki se profilaktično uporabljajo pri bolnikih s povečano nagnjenostjo k razvoju trombembolije, ki trpijo zaradi atrijske fibrilacije (profilaksa arterijske embolije) z implantiranimi umetnimi srčnimi zaklopkami in tudi kot sekundarno preprečevanje miokardnega infarkta.
Vendar pa pri zdravljenju trombemboličnih stanj bolniki sprva dobijo heparin zaradi njegovega hitrega začetka delovanja, antagonisti vitamina K pa se uporabijo šele po nekaj dneh kot nadaljevanje zdravljenja.
- antagonisti vitamina K - spremljanje parametrov strjevanja krvi
Zelo pomembni so pogosti laboratorijski krvni testi in spremljanje koagulacijskih parametrov (natančno protrombinski čas (PT), izražen kot INR, tj. Mednarodno normalizirano razmerje (INR).
Izbira pravega odmerka zdravila ni enostavna naloga in zahteva individualni pristop do vsakega bolnika.
Priporočena vrednost INR pri preprečevanju in zdravljenju trombotičnih bolezni je odvisno od bolnikovega zdravstvenega stanja in kliničnega stanja.
Ohranjanje višje vrednosti INR (v območju od 2,5 do 3,5) je priporočljivo pri bolnikih z dejavniki tveganja za trombozo (npr. Z implantiranimi umetnimi srčnimi zaklopkami).
Prav tako je treba opozoriti, da delovanje varfarina spreminjajo številna zdravila in živila. Nato je treba spremeniti odmerek zdravila, pogosto spremljanje laboratorijskih parametrov in skrbno spremljanje časa strjevanja krvi.
Snovi, ki ne spreminjajo delovanja varfarina, vključujejo, vendar niso omejene na, paracetamol, etanol, benzodiazepine, opioide in večino antibiotikov.
| DEJAVNIKI, KI VPLIVAJO NA PROTROMBINSKI ČAS (tj. Okrepitev antikoagulantnega učinka varfarina, s čimer se podaljša čas strjevanja krvi in poveča tveganje za krvavitev) | DEJAVNIKI, KI VPLIVAJO NA KRATEK PROTROMBINSKEGA ČASA (tj. Zmanjšajo antikoagulantni učinek varfarina in s tem skrajšajo čas strjevanja krvi) |
| Amiodaron | Barbiturati |
| Diltiazem | Karbamazepin |
| Klofibrat | Holestiramin |
| Metronidazol | Rifampicin |
| Ciprofloksacin | Ribavirin |
| Eritromicin | Mesalazin |
| Flukonazol | Diuretiki (npr. Klortalidon, spironolakton) |
| Disulfiram | Vitamin K |
| Fenitoin | Peroralni kontraceptivi |
| Omeprazol | |
| Anabolični steroidi |
- antagonisti vitamina K - neželeni učinki
Med zapleti, opaženimi pri bolnikih, ki uporabljajo antagoniste vitamina K, so krvavitve, alergijske reakcije, prebavne težave, nekroza kože, ishemična nekroza srca, sindrom vijoličnih stopal, izpadanje las in priapizem (tj. Dolgotrajna boleča erekcija).
Treba si je zapomniti, da nosečnic varfarina in acenokumarola v nobenem primeru ne morejo jemati, ker kažejo teratogene učinke. To so zdravila, ki prehajajo skozi posteljico in lahko povzročijo krvavitev pri plodu, pa tudi resne prirojene okvare, povezane s strukturo otrokovih kosti!
- antagonisti vitamina K - preveliko odmerjanje
V primeru uporabe preveč zdravila brez krvavitve je običajno dovolj, da zmanjšate odmerek zdravila ali ga začasno prenehate jemati.
V primeru krvavitve pa je treba prekiniti ne le uporabo pripravka, ampak tudi včasih peroralno ali intravensko dajanje pripravkov vitamina K, sveže zamrznjene plazme (bogate s faktorji strjevanja krvi), koncentratov protrombinskega kompleksa ali rekombinantnega koagulacijskega faktorja VIIa.
2. Zdravila, ki posredno zavirajo aktivnost trombina
Antikoagulanti, ki delujejo z zaviranjem aktivnosti trombina, vključujejo nefrakcioniran heparin, heparine z nizko molekulsko maso in fondaparinuks.
A) Nefrakcionirani heparin
- Nefrakcionirani heparin - mehanizem delovanja
Heparin je zdravilo, ki deluje tako, da poveča delovanje antitrombina (je naravni zaviralec strjevanja krvi, ki inaktivira trombin in faktor koagulacije Xa). Skupaj tvorijo heparin-antitrombinski kompleks, ki ne le nevtralizira prokoagulacijski učinek trombina, temveč tudi druge koagulacijske dejavnike (faktor IXa, Xa, XIa in XIIa).
- Nefrakcionirani heparin - pot dajanja
Heparin se daje subkutano, intravensko ali lokalno (v obliki mazil, gelov in krem). Zaradi nevarnosti hematoma ga ne smemo dajati intramuskularno.
- Nefrakcionirani heparin - spremljanje parametrov strjevanja krvi
Antikoagulantni učinek heparina se oceni na podlagi laboratorijskih krvnih preiskav, in sicer aktiviranega delnega tromboplastinskega časa (APTT).
Zdravnik izbere odmerek zdravila posebej za vsakega bolnika in glede na njegovo klinično stanje. Referenčne vrednosti APTT pri bolnikih, ki jemljejo heparin, morajo biti v območju 1,5–2,5.
- Nefrakcionirani heparin - indikacije
Zaradi močnega antikoagulantnega učinka se nefrakcionirani heparin uporablja za preprečevanje nastajanja krvnih strdkov v arterijah in žilah med nadomestno transfuzijo krvi ali plazmaferezo, pri umetni ledvični dializi pri bolnikih na perkutanih koronarnih posegih (PCI). , pa tudi v akutni fazi miokardnega infarkta.
Heparin v obliki mazil in krem se uporablja za lokalno uporabo pri površinskem tromboflebitisu, za zdravljenje krčnih žil spodnjih okončin in poškodb mehkih tkiv.
- Nefrakcionirani heparin - neželeni učinki
Zapleti, opaženi pri bolnikih, ki uporabljajo nefrakcionirani heparin, vključujejo krvavitve, alergijske reakcije, izpadanje las (in celo reverzibilno alopecijo), nekrozo kože in osteoporozo. Eden od neželenih učinkov nefrakcioniranega heparina je trombocitopenija, povzročena s heparinom (HIT), obstajata dve vrsti bolezni:
- HIT tip 1 je diagnosticiran pri približno 15% bolnikov, ki jemljejo heparin. Razvije se v prvih 2-4 dneh uporabe in je najpogosteje povezan z rahlim zmanjšanjem krvnih trombocitov (manj kot 25%). V tem primeru ni treba prekiniti antikoagulantnega zdravljenja s heparinom in število trombocitov se spontano normalizira. Kliničnih posledic ni.
- HIT tipa 2 diagnosticirajo pri približno 3% bolnikov, ki jemljejo heparin, in se običajno razvije po 4–10 dneh po uporabi. Bolezen povzročajo protitelesa proti faktorju, ki se sprošča iz trombocitov. Nastali agregati trombocitov se hitro odstranijo iz krvi, kar vodi do prehodne trombocitopenije. HIT tip 2 pa je povezan s povečanim tveganjem za vensko ali arterijsko trombozo zaradi povečane tvorbe trombina. Te posledice se razvijejo pri kar 30-75% bolnikov s HIT!
Zato je treba pri vseh bolnikih, ki jemljejo heparin, pogosto spremljati trombocite (trombocite). V primeru HIT je treba uporabo nefrakcioniranega heparina takoj prekiniti in začeti z antikoagulanti, katerih mehanizem delovanja je neposredna nevtralizacija trombina.
- Nefrakcionirani heparin - kontraindikacije
Nefrakcioniranega heparina se ne sme uporabljati pri bolnikih z znano postheparinsko trombocitopenijo (HIT), preobčutljivostjo za zdravila, aktivno krvavitvijo, motnjami strjevanja krvi (hemofilija, huda trombocitopenija, purpura), hudo hipertenzijo, intrakranialni hematom, infektivni endokarditis, aktivno tuberkulozo prebavilih, ki jim grozi krvavitev (zlasti peptični ulkusi želodca in dvanajstnika).
Nefrakcioniranega heparina se ne sme dajati ljudem z ledvično ali jetrno okvaro, pa tudi nosečnicam, razen če obstajajo jasni znaki in bolnikovo zdravstveno stanje to dopušča.
Ljudje, ki jemljejo heparin in so pred kratkim prestali operacijo (zlasti centralnega živčnega sistema) ali operacijo očesa, biopsijo organa in ledveno punkcijo, morajo biti pozorni in jih je treba pogosto preverjati glede strjevanja.
- Nefrakcioniran heparin - preveliko odmerjanje
V primeru jemanja previsokega odmerka zdravila in krvavitve je treba uporabo zdravila prekiniti in bolniku dati poseben nefrakcioniran antagonist heparina, to je protamin sulfat. V kombinaciji s heparinom tvori kompleks, ki nima antikoagulantne aktivnosti.
B) Heparini z nizko molekulsko maso
Heparini z nizko molekulsko maso spadajo med zdravila proti strjevanju krvi, ki delujejo z nevtralizirajočim faktorjem Xa. Med njimi so enoksaparin, nadroparin in dalteparin.
- Heparini z nizko molekulsko maso - mehanizem delovanja
Nizko molekularni heparini kažejo podoben mehanizem delovanja kot nefrakcionirani heparin, to je, da se vežejo na molekulo antitrombina, medtem ko veliko močneje zavirajo faktor Xa in manj inaktivirajo trombin. Poleg tega imajo heparini z nizko molekulsko maso daljše delovanje kot heparini z nizko molekulsko maso.
- Heparini z nizko molekulsko maso - pot dajanja
Heparini z nizko molekulsko maso se dajejo subkutano.
- Heparini z nizko molekulsko maso - spremljanje parametrov strjevanja krvi
Kadar se pri bolnikih z normalnim delovanjem ledvic uporabljajo heparini z nizko molekulsko maso, spremljanje parametrov strjevanja krvi in prilagajanje odmerka niso potrebni (razen pri bolnikih z ledvično insuficienco, debelih z ITM nad 35 kg / m² in nosečnicah).
- Heparini z nizko molekulsko maso - neželeni učinki
Zapleti, opaženi pri bolnikih, ki uporabljajo nizkomolekularni heparin, vključujejo krvavitve, trombocitopenijo in osteoporozo.
- Heparini z nizko molekulsko maso - kontraindikacije
Heparine z nizko molekularno maso je treba uporabljati previdno pri bolnikih z znano ledvično odpovedjo in pri debelih ljudeh, katerih telesna teža presega 150 kg, ker je odmerek zdravila določen na kilogram bolnikove telesne teže.
- Heparini z nizko molekulsko maso - preveliko odmerjanje
Omeniti velja, da za razliko od nefrakcioniranega heparina nizko molekularne heparine protamin ne učinkovito in popolnoma inaktivira.
C) Fondaparinuks
- Fondaparinuks - mehanizem delovanja
Fondaparinuks je zdravilo, ki ima podoben mehanizem delovanja kot heparini z nizko molekulsko maso. Močno in natančno se veže na antitrombin, kar povzroči učinkovito inaktivacijo faktorja Xa.
- Fondaparinuks - pot dajanja
Fondaparinuks se daje enkrat na dan s subkutano injekcijo.
- Fondaparinuks - indikacije
Fondaparinuks se uporablja predvsem za preprečevanje venske tromboze pri ljudeh, ki so na ortopedskih operacijah (npr. Operacija nadomestitve kolka ali kolena), za preprečevanje in zdravljenje venske trombembolije ter med miokardnim infarktom.
- Fondaparinuks - preveliko odmerjanje
Na žalost trenutno ni sredstva, ki bi nevtraliziralo delovanje fondaparinuksa, protamin sulfat ne zavira njegovih antikoagulantnih lastnosti.
3. Neposredni peroralni zaviralci faktorja Xa
A) Rivaroksaban
Rivaroksaban je relativno novo zdravilo na farmacevtskem trgu.
- Rivaroksaban - mehanizem delovanja
Mehanizem delovanja rivaroksabana temelji na neposredni nevtralizaciji koagulacijskega faktorja Xa, molekula zdravila se veže na aktivno mesto faktorja Xa in ga tako inaktivira.
Z zaviranjem aktivnosti faktorja Xa preprečijo tvorbo trombina in s tem nastanek krvnega strdka (poudariti je treba, da ne zavirajo že proizvedenega in aktivnega trombina). Omeniti velja tudi, da je zanj značilen hiter začetek in konec delovanja.
- Rivaroksaban - pot uporabe
Omeniti velja, da je to prvi peroralno dani zaviralec faktorja Xa, zaradi česar je njegova uporaba zelo priročna za bolnika, žal pa je povezana z visoko ceno zdravila.
- Rivaroksaban - spremljanje parametrov strjevanja krvi
Kadar se rivaroksaban uporablja v priporočenih odmerkih pri bolnikih z normalnim delovanjem ledvic, spremljanje parametrov strjevanja krvi in prilagajanje odmerka ni potrebno. Pri ljudeh z diagnozo ledvične odpovedi je potrebna prilagoditev odmerka.
- Rivaroksaban - indikacije
Rivaroksaban se uporablja pri bolnikih za preprečevanje venske trombembolije in njenih življenjsko nevarnih zapletov (zlasti pri ljudeh, ki so podvrženi večji ortopedski operaciji - zamenjavi kolka ali kolena), pa tudi pri ljudeh z diagnozo atrijske fibrilacije. V tem primeru zmanjša tveganje za možgansko kap, pljučno embolijo in globoko vensko trombozo.
- Rivaroksaban - neželeni učinki
Neželeni učinki rivaroksabana so utrujenost, dispneja, bleda koža, slabost in povečane vrednosti jetrnih transaminaz. Omeniti velja, da krvavitev ni pogost zaplet, ki ga opazimo pri bolnikih, ki jemljejo rivaroksaban, medtem ko se tveganje za njegovo pojavljanje znatno poveča ob sočasni uporabi drugih zdravil, npr. Nesteroidnih protivnetnih zdravil.
- Rivaroksaban - preveliko odmerjanje
Žal trenutno ni na voljo nobenega nevtralizirajočega sredstva
rivaroksaban in drugi peroralni zaviralci faktorja Xa.
B) Apiksaban
Zdravilo, podobno rivaroksabanu.
4. Zdravila, ki neposredno zavirajo aktivnost trombina
Neposredni zaviralci trombina vključujejo hirudin, rekombinantne hirudine (lepirudin in deszirudin) ter njegove sintetične analoge (bivalirudin in argatroban).
- Zdravila, ki neposredno zavirajo aktivnost trombina - mehanizem delovanja
Učinek neposrednih zaviralcev trombina temelji na vezavi na aktivno mesto trombina in tako tvori kompleks (ne delujejo prek antitrombina kot frakcioniran heparin ali heparini z nizko molekulsko maso). Vezani trombin izgubi antikoagulantne lastnosti, ker se ne more vezati na fibrinogen.
- Zdravila, ki neposredno zavirajo aktivnost trombina - način uporabe
Način uporabe neposrednih zaviralcev trombina se razlikuje glede na zdravilno učinkovino v zdravilu. Lepirudin in bivalirudin se uporabljata le parenteralno, dabigatran pa peroralno.
- Zdravila, ki neposredno zavirajo aktivnost trombina - spremljanje parametrov strjevanja krvi
Antikoagulantni učinek hirudina in njegovih analogov se oceni na podlagi rezultatov laboratorijskih preiskav krvi, in sicer aktiviranega delnega tromboplastinskega časa (APTT). Zdravnik izbere odmerek zdravila posebej za vsakega bolnika in glede na njegovo klinično stanje. Omeniti velja, da dabigatran ne zahteva spremljanja parametrov strjevanja krvi, zato je njegova uporaba priročna in udobna za bolnike.
- Zdravila, ki neposredno zavirajo aktivnost trombina - indikacije
Neposredni zaviralci trombina, zlasti argatroban, se uporabljajo pri zdravljenju heparinske trombocitopenije (HIT). V interventni kardiologiji so antitrombotično zdravljenje med perkutanimi koronarnimi posegi (PCI). Poleg tega je dabigatran priporočeno zdravilo, ki zmanjšuje tveganje za VTE in njegove življenjsko nevarne zaplete. Uporabljali naj bi ga tudi bolniki z atrijsko fibrilacijo za preprečevanje ishemične kapi in sistemske embolije.
- Zdravila, ki neposredno zavirajo aktivnost trombina - neželeni učinki
Zapleti, opaženi pri bolnikih, ki uporabljajo neposredne zaviralce trombina, vključujejo predvsem krvavitve (zlasti iz prebavil) in življenjsko nevarne anafilaktične reakcije (predvsem po lepirudinu). Nosečnic in doječih mater ne smejo jemati zdravil iz te skupine.
- Zdravila, ki neposredno zavirajo aktivnost trombina - kontraindikacije
Lepirudin je treba uporabljati previdno pri bolnikih z znano ledvično insuficienco, pa tudi pri ljudeh, ki so ga že jemali. Dokazano je, da približno polovica bolnikov, ki prejemajo intravenski lepirudin, razvije protitelesa proti kompleksu lepirudin-trombin, ki lahko okrepijo antikoagulantni učinek.
Omeniti velja, da zaradi bolezni ledvic ni treba spreminjati odmerka argatrobana, vendar ga ne smemo uporabljati pri ljudeh z odpovedjo jeter.
Dabigatran je zdravilo, ki se izloča skozi ledvice, zato mora biti pri bolnikih z okvarjenim delovanjem ledvic previden in spreminjati odmerek na podlagi laboratorijskih rezultatov v krvi (zdravnik upošteva vrednosti očistka kreatinina in GFR). Dabigatran je kontraindiciran v primerih ledvične ali jetrne insuficience.
- Zdravila, ki neposredno zavirajo aktivnost trombina - preveliko odmerjanje
Na žalost trenutno ni na voljo nobenega učinkovitega sredstva za preprečevanje učinkov neposrednih zaviralcev trombina.
-wskazania-przeciwwskazania-rodzaje.jpg)