Primarni sklerozirajoči holangitis (PSC) je kronična bolezen neznanega vzroka, ki vodi v holestazo. Kakšni so simptomi primarnega sklerozirajočega holangitisa in kako se zdravi?
Primarni sklerozirajoči holangitis (Cholangitis Scleroticans Primaria, PSC) je kronična bolezen neznane etiologije. Povzročil naj bi ga imunski mehanizem.
Incidenca PSC je približno 1 do 5 na 100.000 ljudi na leto, pogostejša je pri moških kot pri ženskah, največja incidenca pa je med 30. in 50. letom starosti.
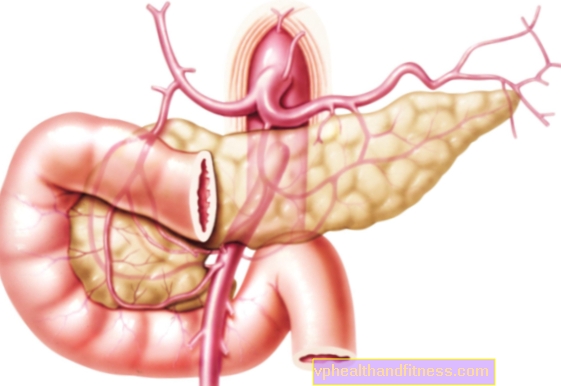
Na to lahko kaže povezava PSC z ulceroznim kolitisom, prisotnost nekaterih alelov sistema HLA-DR in protiteles proti citoplazmi nevtrofilcev s perinuklearno lokalizacijo (p-ANCA). Za primarni sklerozirajoči holangitis je značilna progresivna fibroza in uničenje različnih velikosti ekstrahepatičnih in intrahepatičnih žolčnih vodov, kar vodi do izmeničnega zoženja in dilatacije ter posledično holestaze.
Primarni sklerozirajoči holangitis: simptomi
Začetek bolezni je običajno asimptomatski, diagnoza pa je naključna na podlagi laboratorijskih preiskav - v tem primeru kronično povišane ravni alkalne fosfataze in GGTP. Pri nekaterih bolnikih je možen nenaden pojav simptomov. Povezani so z razvojem akutnega holangitisa, ki ga povzroča okužba, kar je zaplet asimptomatske žolčne obstrukcije. Nato se bolniki pritožujejo nad povišano telesno temperaturo, občutljivostjo v zgornjem desnem kvadrantu trebuha in včasih zlatenico.
Kasneje v bolezni pride do občutka progresivne utrujenosti, srbenja kože, kronične zlatenice, malo značilnih bolečin v epigastriju ali izgube teže. Razvoj jetrne ciroze je posledica postopne izgube žolčnih kanalov zaradi vnetnega procesa. V končni fazi bolezni se lahko razvije intraepitelna novotvorba žolčnih kanalov, ki je pred razvojem raka žolčnega epitelija. Tveganje za razvoj tega raka je 10-15%, povprečni čas od diagnoze do maligne bolezni pa je 5 let.
Posebej pomembno je, da ulcerozni kolitis sobiva skoraj pri treh četrtinah bolnikov, druge spremljajoče bolezni pa so lahko retroperitonealna fibroza, sindromi imunske pomanjkljivosti in pankreatitis.
Preberite tudi: Žolčni kamni - simptomi, testi, zdravljenje Rak žolčnih kanalov: napoved. Vzroki raka, simptomi, zdravljenje ... Vnetje žolčnih kanalov (kanali) - vzroki, simptomi, zdravljenjePSC: diagnoza in diferenciacija
Najprej se predlaga ultrazvočni pregled jeter, da se loči vrsta zlatenice in ugotovi njena anatomska osnova. Preiskava pokaže razširjene in / ali nerazširjene žolčne kanale, predvsem intrahepatične z zadebeljenimi stenami.
Diagnoza PSC se postavi na podlagi klinične slike ter slikovnih in laboratorijskih preiskav.
Določena diagnoza je omogočena z endoskopsko retrogradno holangiopankreatografijo (ERCP) ali magnetnoresonančno holangiopankreatografijo (MRCP), ki kažeta izmenično zožitev in dilatacijo žolčnih poti. Poleg tega lahko MRCP pokaže zadebelitev sten žolčnega kanala. Oba testa omogočata razlikovanje sprememb, povezanih s potekom obstruktivnega holangitisa - žolčnih cist. Najpogosteje gre za cisto skupnega žolčnega kanala ali Carolijevo bolezen, torej za segmentne podaljške žolčnih kanalov (tako imenovane psevdociste), pogosto napolnjene z žolčnimi oblogami.
V laboratorijskih študijah je značilna povečana aktivnost GGTP in alkalne fosfataze. Pri večini bolnikov lahko najdemo tudi protitelesa proti nevtrofilni citoplazmi ANCA, ki kažejo perinuklearno fluorescenco (p-ANCA) ali atipično (x-ANCA).
Poleg tega se lahko opravi mikroskopski pregled biopsije jeter (material, zbran med biopsijo), ki pokaže fibrozo okoli žolčnih poti, vnetno infiltracijo v portalskih prostorih in proliferacijo žolčnih kanalov.
PSC: Zdravljenje in napoved
Ne smemo pozabiti, da je farmakološko zdravljenje PSC običajno nezadovoljivo. Uporaba ursodeoksiholne kisline pomaga izboljšati klinično stanje bolnika in normalizirati laboratorijske parametre holestaze. Zmanjšuje tudi tveganje za nastanek raka iz žolčnega epitelija.
V primeru okužbe žolčnega trakta se uporabljajo antibiotiki.
Obstrukcijo žolčnika lahko včasih zdravimo s kirurškimi obvodnimi anastomozami ali z endoskopskim vstavljanjem stentov. Upoštevati pa je treba, da lahko takšna zdravljenja omejijo možnost uspešne presaditve jeter, kar je edini način zdravljenja.
Povprečni čas preživetja bolnika, ki ni bil podvržen presaditvi jeter, je približno 10–20 let.
-przyczyny-objawy-leczenie.jpg)